Prostaglandine - Définition
La liste des auteurs de cet article est disponible ici.
Introduction
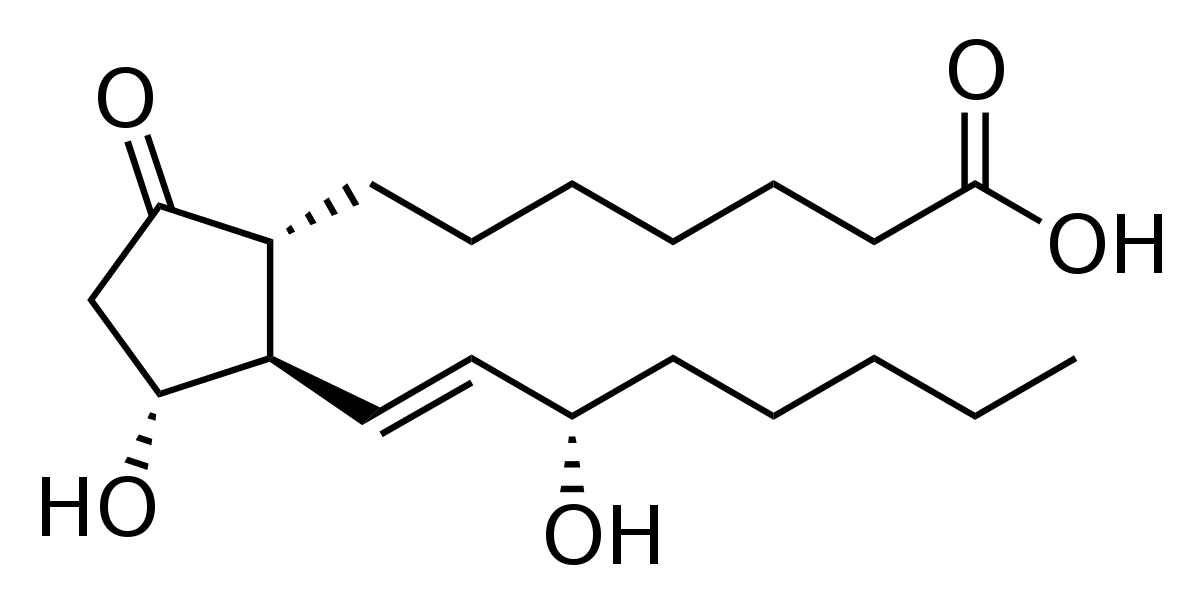
Les prostaglandines sont des métabolites de l'acide arachidonique, obtenu à partir de phospholipides membranaires par action de phospholipases (plusieurs sous-types existants). Molécules liposolubles destinées à la sécrétion dans le milieu extracellulaire, elles jouent des rôles importants dans les organismes vivants. En effet, les prostaglandines sont des agents de signalisation paracrine et autocrine qui activent de nombreux RCPG (récepteurs membranaires à 7 segments transmembranaires couplés à des protéines G). Chaque prostaglandine possède 20 atomes de carbone dont un cycle à 5 atomes de carbone. Ce sont des médiateurs chimiques qui possèdent divers effets physiologiques.
Les prostaglandines font parties de la classe des prostanoïdes, qui contient aussi les thromboxanes et les prostacyclines. Les prostanoïdes sont eux-mêmes une sous-catégorie des eicosanoïdes.
Historique
Le nom prostaglandine provient de prostate. La prostaglandine a été isolé pour la première fois dans le liquide séminal en 1935 par le physiologiste suédois Ulf von Euler et indépendamment par M.W. Goldblatt. On croyait alors qu'elle était sécrétée par la prostate (en réalité les prostaglandines sont produites par les vésicules séminales). Il a été montré plus tard que plusieurs autres tissus produisent des prostaglandines qui possèdent des effets variés.
Biochimie
Biosynthèse
On trouve des prostaglandines dans pratiquement tous les tissus et les organes. Ce sont des médiateurs lipidiques autocrines et paracrines qui agissent entre autres sur les plaquettes, l'endothélium, l'utérus et les mastocytes. Elles sont synthétisées dans la cellule à partir d'acides gras essentiels :
- l'acide di-homo-gamma-linolénique (C20:3(n-6)) conduit aux prostaglandines de la série indice 1
- l'acide arachidonique (AA, C20:4(n-6)) donne les prostaglandines de la série indice 2
- l'acide éicosapentaènoïque (EPA, C20:5(n-3)) mène aux prostaglandines de la série indice 3
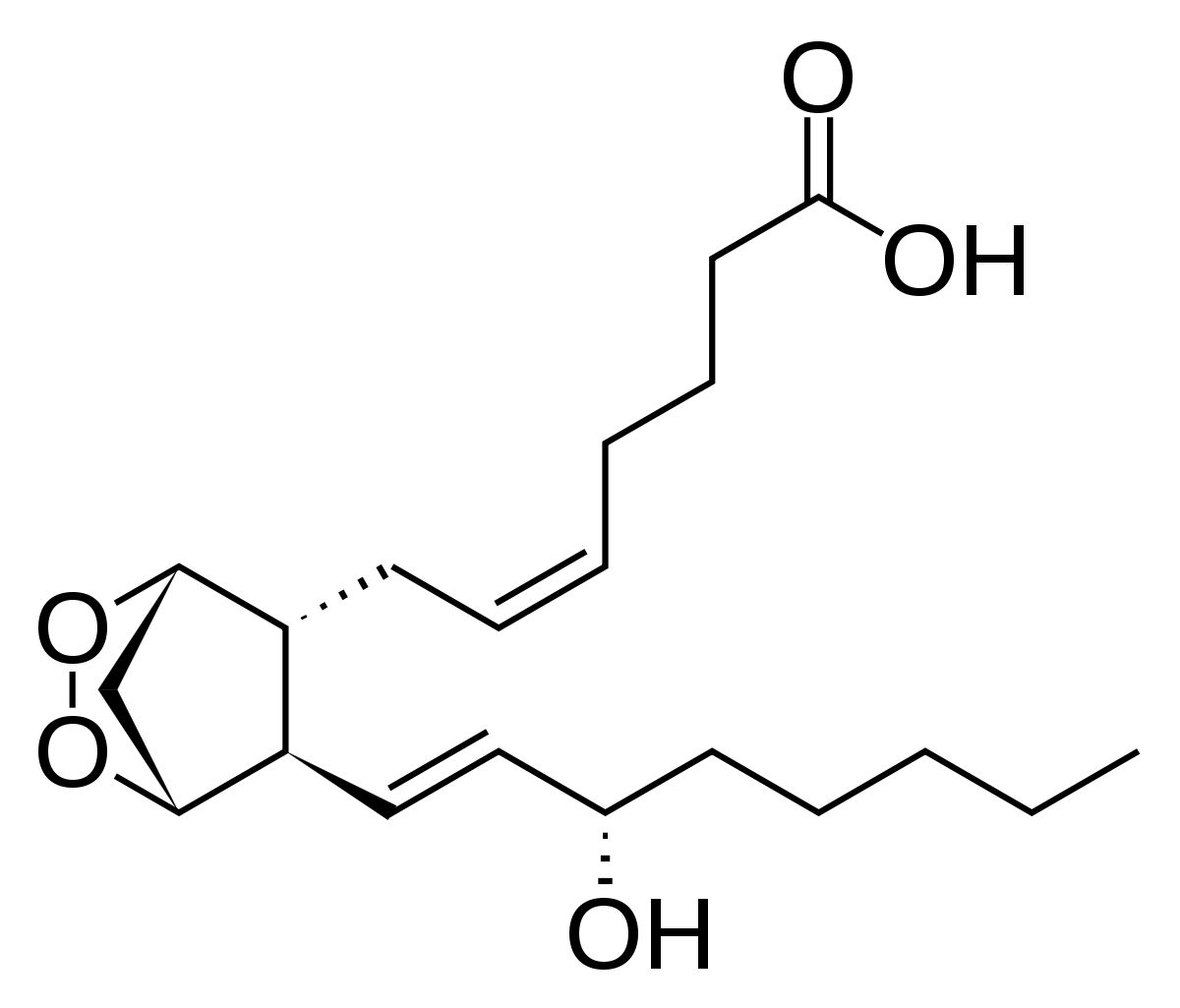
La production de prostaglandines de la série indice 2 nécessite de l'acide arachidonique. Il peut être apporté par l'alimentation, mais est aussi produit de façon endogène par l'organisme, par dégradation par les phospholipases A2 de molécules de phosphatidyl-choline (un phospholipide membranaire). L'acide arachidonique subit ensuite soit l'action de la cyclo-oxygénase, soit celle de la lipoxygénase. La cyclo-oxygénase conduira à la formation de thromboxane, de la prostacycline (appelée aussi prostaglandine I2) et des prostaglandines D,E et F. La lipoxygénase , elle, est active dans les leucocytes et les macrophages et forme les leucotriènes.
Cyclo-oxygénase
L'action des cyclo-oxygénases (COX-1 et COX-2) sur les acides gras AA, DGLA ou EPA produisent des intermédiaires qui après l'action des prostaglandines synthases deviennent des prostaglandines. Il est admis que la COX-1, présente en permanence, est responsable d'une production de prostaglandine de base. L'expression des COX-2, en revanche, est induite par des agents inflammatoires (TNF, cytokines, qui stimulent par la voie des MAP-kinase l'expression du gène codant COX-2), et c'est ce surplus de prostaglandines synthétisées en présence de COX-2 en situation inflammatoire qui est responsable de l'augmentation globale du taux de prostaglandine en situation d'inflammation.
L'action de la COX (sous-types 1 et 2 indifféremment) est inhibée par les AINS (Anti Inflammatoires Non Stéroïdiens).
Prostaglandine E synthase
La prostaglandine E2 (PGE2) est engendrée par l'action d'une des prostaglandines E synthases sur la prostaglandine H2 (PGH2). De nombreuses prostaglandines E synthases ont été identifiées. Jusqu'à présent la prostaglandine E synthase-1 qui se trouve dans les microsomes apparait comme une enzyme-clé dans la formation de la PGE2.
Autres Prostaglandines synthases
Des prostaglandines synthases responsables de la formation d'autres prostaglandines ont été identifiées. Par exemple la prostacycline synthase (PGIS) convertit la PGH2 en PGI2, ou prostacycline, aux propriétés d'anti-agrégant plaquettaire, et de dilatateur des muscles lisses. De même, la thromboxane synthase(TXAS) convertit la PGH2 en TXA2, aux effets inverses de la PGI2 (contraction des muscles lisses, agrégant). La prostaglandine F synthase (PGFS) catalyse la formation de 9α,11β-PGF2α,β à partir de la PGD2 et la PGF2α à partir de la PGH2 présence de NADPH.
Libération des prostaglandines dans l'organisme
A l'origine, on pensait que les prostaglandines quittaient la cellule par un phénomène de diffusion passive à cause de leur caractère lipophile. La découverte d'un transporteur de prostaglandine (PGT, SLCO2A1) qui sert de médiateur à l'assimilation de la prostaglandine par la cellule a démontré que la diffusion ne pouvait pas expliquer à elle seule la pénétration de la prostaglandine à travers la membrane cellulaire. On sait maintenant que la libération de la prostaglandine fait aussi intervenir un transporteur spécifique appelé MRP4 ('multidrug resistance protein 4', ABCC4), un membre de la famille des transporteurs ABC. On ne sait pas encore si le transporteur MRP4 est le seul à libérer la prostaglandine de la cellule.
Cyclo-oxygénases et effets secondaires des AINS
Les AINS, développés à partir de l'aspirine (chef de file de cette classe médicamenteuse), sont des inhibiteurs des COX, inhibition expliquant leur efficacité comme leurs effets secondaires. Tout naturellement, l'inhibition des COX-2 coupe la chaine de la réaction inflammatoire, et agit donc contre l'inflammation et tous ses phénomènes correlés.
Cependant, les AINS inhibent aussi la COX-1. Or, le taux basal de prostaglandine, dû aux enzymes COX-1, a un rôle bien précis au niveau de l'estomac. En effet, les prostaglandines, au niveaux de l'epithelium gastrique, stimulent la sécrétion de mucus protecteur des parois, et refreinent la production d'acide chlorhydrique, participant à un équilibre permettant une bonne digestion sans atteinte des parois du système digestif. De fait, les AINS, en plus de lutter contre l'inflammation, agissent sur cet équilibre en atténuant la production de mucus, et augmentant celle d'acide chlorhydrique. La perturbation de l'équilibre physiologique est faible, mais suffisante pour provoquer, lors de traitements de longue durée, des problèmes d'acidité gastrique, voir intestinal, et des ulcères de l'estomac.
Grand nombre de laboratoires pharmaceutiques se sont engouffrés depuis une quinzaine d'années sur la piste d'inhibiteurs spécifique des COX-2, censés supprimer ces effets secondaires pouvant se révéler très gênants. Cependant, les nouveaux médicaments mis au point, et malgré des effets indésirables légèrement moindres que les AINS classiques sur l'estomac, ont été compromis par l'apparition d'effets secondaires cardiovasculaires (infarctus notamment) relativement importants, entrainant le retrait du marché de certaines spécialités. Les inhibiteurs des COX-2 diminueraient en effet le taux de PG en faveur d'une augmentation de thromboxanes , ce qui déséquilibre la balance : fluidité sanguine - coagulation en faveur de la coagulation , formant ainsi des thrombus qui pourraient provoquer des infarctus cardiaques.
Plus récemment, une nouvelle cyclooxygenase, baptisée logiquement COX-3, a été identifiée. Elle pourrait être la cible d'une nouvelle génération de médicaments, encore plus sélectifs.
Fonction
Actuellement, il y a neuf récepteurs de prostaglandines connus sur les différents types de cellules.
| Prostaglandine | Rôle physiologique |
|---|---|
| Thromboxane alpha-2 (TxA2) | Vasoconstriction, agrégation plaquettaire |
| Prostacycline (Pg I2) | Vasodilatation, inhibition de l'agg. plaquettaire |
| Prostaglandine D2 (PGD2) | Vasodilatation, inhibition de l'agg. plaquettaire, migration et prolifération lymphocytaire |
| Prostaglandine E2 (PGE2) | Produite au niveau du rein, de la rate et du coeur. Vasodilatation, inhibition de l'agg. plaquettaire, migration et prolifération lymphocytaire. Favorise la contraction de l'utérus, inhibe la 5-lipo-oxygénase et diminue la synthèse de leucotriènes. A l'origine de la fièvre. |
| Prostaglandine F2 (PGF2) | Produite au niveau du rein, de la rate et du coeur. Vasoconstricteur, bronchoconstricteur et induit la contraction des muscles lisses |