Papillomavirus humain - Définition
La liste des auteurs de cet article est disponible ici.
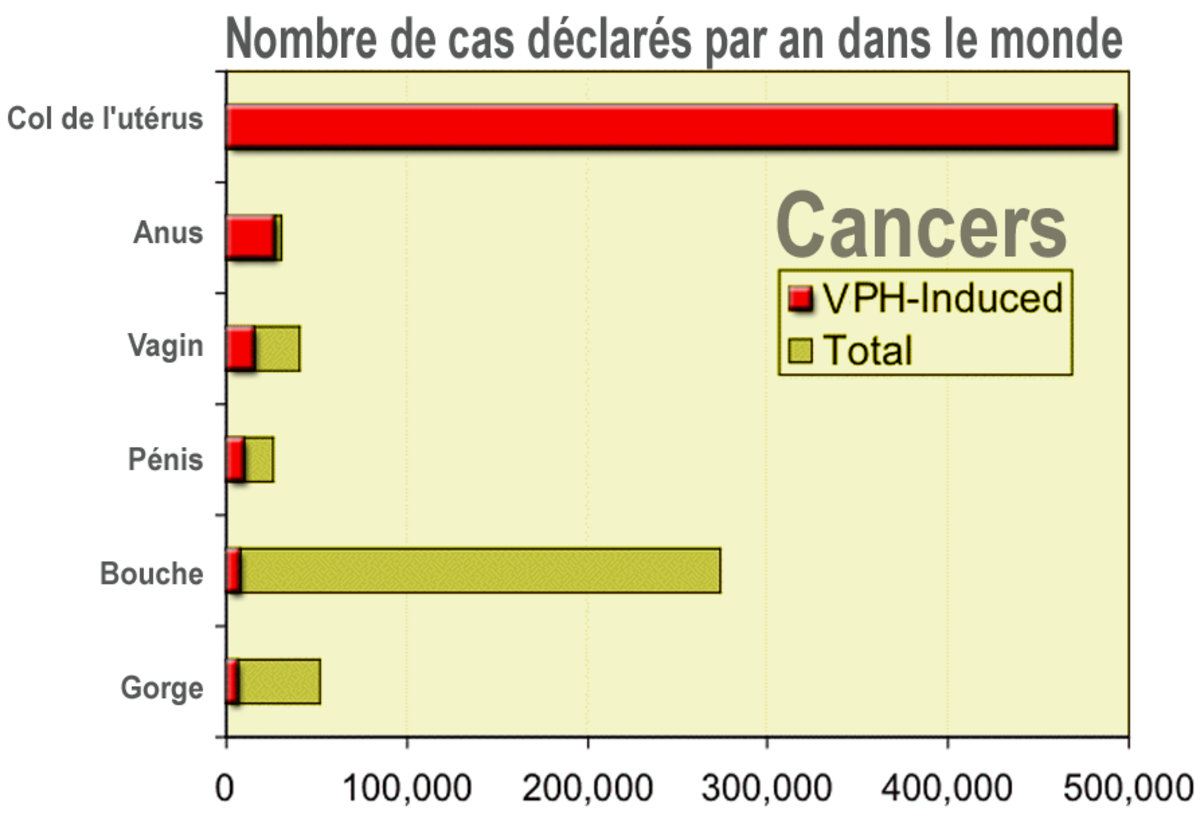
Épidémiologie
Les papillomavirus humains sont souvent présents sur la peau normale de sujets sains. On parle d'infections cutanées asymptomatiques, qui apparaissent très tôt dans l'enfance. La plupart des infections à papillomavirus sont latentes ou transitoires. Les lésions induites par ces virus régressent spontanément la plupart du temps.
Infections génitales
Ce sont les infections génitales qui ont été les plus étudiées.
Le HPV est la principale cause d'infections transmises sexuellement (ITS) aux États-Unis. Bien que sa prévalence soit élevée (près de 25 % de la population féminine pubère, elle est particulièrement importante chez la jeune femme de moins de 20 ans) :
- plus de la moitié des lésions de bas grade régressent spontanément en quelques années, 10 % évoluant vers des lésions de haut grade,
- environ un tiers des lésions de haut grade régressent spontanément, 5 % évoluant vers un cancer,
- au total, moins de 0,3 % des infections évoluent vers un cancer.
On considère ainsi que la majorité des personnes sexuellement actives ont eu au moins une infection à papillomavirus à potentiel cancérogène élevé au cours de leur vie, surtout au cours des premières années de la vie sexuelle.
Le virus se transmet par contact direct, par voie buccale, auto-inoculation (la transmission de verrues vulgaires est favorisée par le grattage) et par contact indirect (objets et surfaces contaminés - les locaux douches, piscines, etc. favorisent la propagation des verrues plantaires) ; la transmission est sexuelle dans le cas des condylomes ano-génitaux ; la transmission du papillome laryngien s'effectue de la mère à l'enfant lors du passage dans la filière génitale.
- De 1 % à 2 % des hommes et des femmes infectés présenteront des condylomes exophytiques cliniquement visibles.
- La période d’incubation est d’environ 2 à 3 mois pour les condylomes exophytiques, mais elle peut se calculer en années dans le cas des lésions précancéreuses ou cancéreuses.
- Les lésions exophytiques cliniquement visibles sont rarement associées au cancer :
- seuls certains génotypes du VPH sont associés aux cancers du col de l’utérus, de la vulve et du pénis, et au cancer anorectal. L'ADN de certains sérotypes d'HPV serait présent dans au moins 80-90 % des lésions cervicales dysplasiques (néoplasies cervicales intra-épithéliales) et des cancers du col de l'utérus (HPV 16, 18, 31, 33 ou 35). Les génotypes (HPV 6 et 11) qui causent le plus souvent les condylomes exophytiques n’ont pas été associés à ces cancers.
- La transmission périnatale d’une infection symptomatique semble rare.
- Lorsqu’elle survient, l’infection est associée à des lésions génitales et à des lésions des cordes vocales. On ignore la durée de la période d’incubation. Habituellement, la transmission périnatale devient cliniquement apparente au cours des 2 premières années de vie.
- Les patients infectés par le VIH présentent souvent des condylomes ano-génitaux étendus qui répondent peu au traitement.
- L’évolution vers le cancer est étroitement associée au tabagisme et à l’infection par le VIH.
Autres infections
Le papillomavirus humain (HPV) est également retrouvé au niveau d'autres épithéliums malpighiens, de la muqueuse oropharyngée mais surtout de la muqueuse œsophagienne. HPV y est souvent observé au sein de lésions bénignes ou malignes où il induit la formation des cellules pathognomoniques de l'infection: les koïlocytes.
- Tumeurs bénignes de l'œsophage.
Les lésions bénignes au niveau de l'œsophage sont des papillomes viraux (ou SCP, squamous cell papillomas).
L'implication de HPV est fortement suspectée au vu de l'existence d'une koïlocytose plus ou moins prononcée dans ces lésions, mais la preuve n'en est apportée par PCR que dans 20% des cas (0% dans les pays à faible risque par exemple la Finlande, supérieur à 50% dans les pays à haut risque par exemple la Chine lors d'une campagne de dépistage du cancer de l'œsophage.
Ceci permet de penser que HPV (essentiellement les types 6, 11 et 16), s'il n'est pas suffisant pour induire la formation de papillomes, a très certainement un rôle de cofacteur dans l'apparition de ces tumeurs bénignes(Chang et al. 1991).
Il semble que très peu de papillomes puissent évoluer vers un carcinome épidermoïde.
- Tumeurs malignes de l'œsophage
Les tumeurs malignes de l'œsophage sont des carcinomes de type épidermoïde; les adénocarcinomes se développent quant à eux au niveau d'un oesophage de Barrett. HPV semble fortement impliqué dans l'étiologie des carcinomes épidermoïdes de l'œsophage (squamous cell carcinoma: SCC): on y retrouve également des koïlocytes.
La première étude prouvant le rôle d'un papillomavirus dans la genèse de lésions œsophagiennes est une étude animale. Les bovins des Highlands en Ecosse présentent fréquemment des papillomes oesophagiens; expérimentalement, une papillomatose a été induite par le papillomavirus bovin 4 (BPV4). Ces animaux développent fréquemment des cancers de l'œsophage, et 96% des animaux qui présentent ce cancer sont également porteurs de papillomes BPV4-induits. On a démontré que l'ingestion de fougères (qui sont riches en carcinogène et en immunosuppresseurs, par exemple l’azathioprine) était un facteur de la transformation maligne des papillomes.
Chez l'homme, on retrouve fréquemment HPV par PCR dans les SCC (de 25% à 40% dans les études) de type 6, 11, 16, 18 et 30, mais le plus souvent de type 16. Comme pour les lésions bénignes, on retrouve plus fréquemment HPV dans les coupes de SCC en provenance de pays à risque élevé ou à haut risque, que dans celles provenant de pays à faible risque.
Il est actuellement admis que HPV n'est qu'un cofacteur de carcinogénèse en ce qui concerne les carcinomes épidermoïdes de l'œsophage, agissant en synergie avec d'autres facteurs de risque (nitrosamines, mycotoxines, consommation d'opium, excés de tabac ou d'alcool...).