Dissection aortique - Définition
La liste des auteurs de cet article est disponible ici.
Forme clinique : l'hématome de paroi
Appelé également « hématome intra mural », il consiste en une collection de sang dans la paroi aortique, sans flap visible. Il évolue dans plus d'un quart des cas vers une dissection classique.
Cliniquement, il n' y a habituellement pas d'asymétrie de la pression artérielle entre les deux bras et pas de signe d'ischémie.
Il est diagnostiqué lors d'un scanner ou lors d'une échographie transœsophagienne.
Sa prise en charge est calquée sur celle de la dissection classique : chirurgie urgente s'il concerne l'aorte thoracique ascendante, traitement médicamenteux s'il concerne l'aorte descendante.
Diagnostic
Le diagnostic a longtemps reposé sur l'angiographie. Cependant, cette méthode a été supplantée par l'avènement de l'échographie transœsophagienne, pouvant être faite au lit du patient et du scanner thoracique. L'imagerie par résonance magnétique permet également d'en faire le diagnostic.
Lors de douleurs retrosternales, on effectue systématiquement un ECG pour déceler un éventuel infarctus.
Clinique
La dissection aortique est une affection brutale dominée par la douleur thoracique. Cette dernière se caractérise par son caractère migrateur (sa position varie dans le temps). La douleur peut être absente dans un cas sur 10.
On recherche systématiquement un terrain favorisant : hypertension artérielle, syndrome de Marfan (se caractérisant principalement par une grande taille, avec de long bras et doigts, une déformation du thorax, parfois enfoncé, une souplesse articulaire importante témoignant d'une hyperlaxité des ligaments).
L'examen clinique recherche :
- une abolition d'un ou plusieurs pouls, pouvant témoigner de l'extension de la dissection sur une artère périphérique ;
- un souffle à l'auscultation cardiaque, témoin d'une insuffisance de la valve aortique par atteinte de ses cuspides ;
- une pression artérielle différente aux deux bras (asymétrie tensionnelle) témoignant de la dissection de l'origine de l'une des artères à destination des membres supérieurs ;
- des signes de mauvaise tolérance (collapsus cardio-vasculaire, voire arrêt cardio-circulatoire).
Suivant le niveau et l'extension de la dissection, le patient peut présenter des signes
- d'un infarctus du myocarde par atteinte d'une artère coronaire ;
- d'un accident vasculaire cérébral par atteinte d'une carotide ou d'une artère vertébrale ;
- d'une ischémie aiguë du membre inférieur par atteinte d'une artère fémorale ;
- d'une tamponnade par compression du cœur par un épanchement de sang dans le péricarde.
La rupture de l'aorte entraîne un décès rapide et ne pose donc guère de problème diagnostic.
Dès la suspicion de dissection, le patient doit être admis rapidement, et de manière médicalisé, dans un centre pouvant confirmer le diagnostic avant un éventuel transfert en chirurgie cardiaque.
Examens complémentaires
Plusieurs examens permettent le diagnostic. Le choix de l'un ou l'autre dépend essentiellement de la disponibilité des appareils et du médecin l'effectuant en urgences.
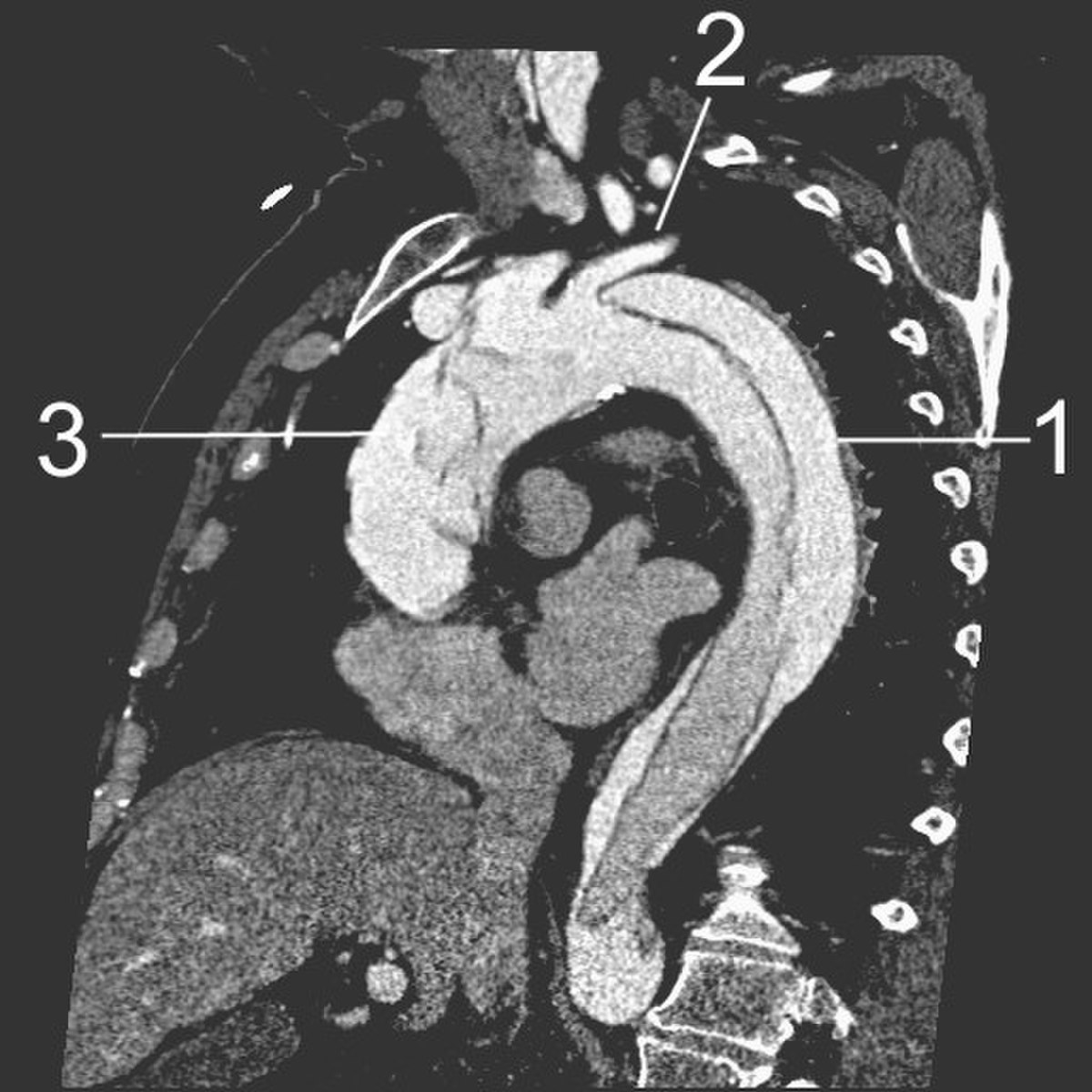
- Le scanner thoracique avec injection de produit de contraste dans le système vasculaire montre un double contraste de l'aorte qui est coupée en deux par le flap. Il permet de bien en délimiter l'extension.
- L'échographie transœsophagienne consiste à faire avaler au patient, sous anesthésie locale, une sonde d'échographie fixé à un endoscope. L'examen permet de bien visualiser la quasi intégralité de l'aorte thoracique. En cas de dissection, le flap est clairement objectivé, ainsi que, parfois, la porte d'entrée et/ou de sortie. L'insuffisance de la valve aortique et son mécanisme peuvent être, également, facilement évalués. L'extension de la dissection vers l'aorte abdominale ne peut être analysée par cette technique, mais cette donnée reste secondaire dans la conduite à tenir (cf. classification des dissections).
- La radiographie de thorax montre une modification de la silhouette de l'aorte (élargissement du médiastin).
- L'électrocardiogramme (ECG) peut montrer les signes d'une hypertrophie ventriculaire gauche secondaire à une hypertension non ou mal soignée. Il peut montrer également les signes d'un infarctus en cours de constitution. Le plus souvent, l'ECG est normal.
L'échocardiographie "classique", dite trans-thoracique ne suffit pas à elle seule, à éliminer le diagnostic de dissection, l'aorte thoracique étant une structure relativement profonde, mal visualisée par cette technique.
De même, l'artériographie avec injection de produit de contraste intravasculaire est une technique abandonnée de nos jours, car la montée d'une sonde dans une artère disséquée peut aggraver la dissection.
Dans tout les cas, on effectue un bilan biologique pré-opératoire :
- Ionogramme sanguin avec dosage de la créatinine pour évaluer la fonction rénale ;
- Numération formule sanguine ;
- recherche d'une anomalie de la coagulation par la mesure du temps de céphaline activé et du taux de prothrombine ;
- recherche du groupe sanguin et du groupe Rhésus, recherche d'agglutinines irrégulières pour une éventuelle transfusion.
- Le dosage des D-dimères sanguins (produits de dégradation de la fibrine) est, en règle, à un taux élevé, à tel point qu'un dosage normal pourrait permettre d'éliminer le diagnostic de dissection.