Angine - Définition
La liste des auteurs de cet article est disponible ici.
Diagnostic
Diagnostic positif
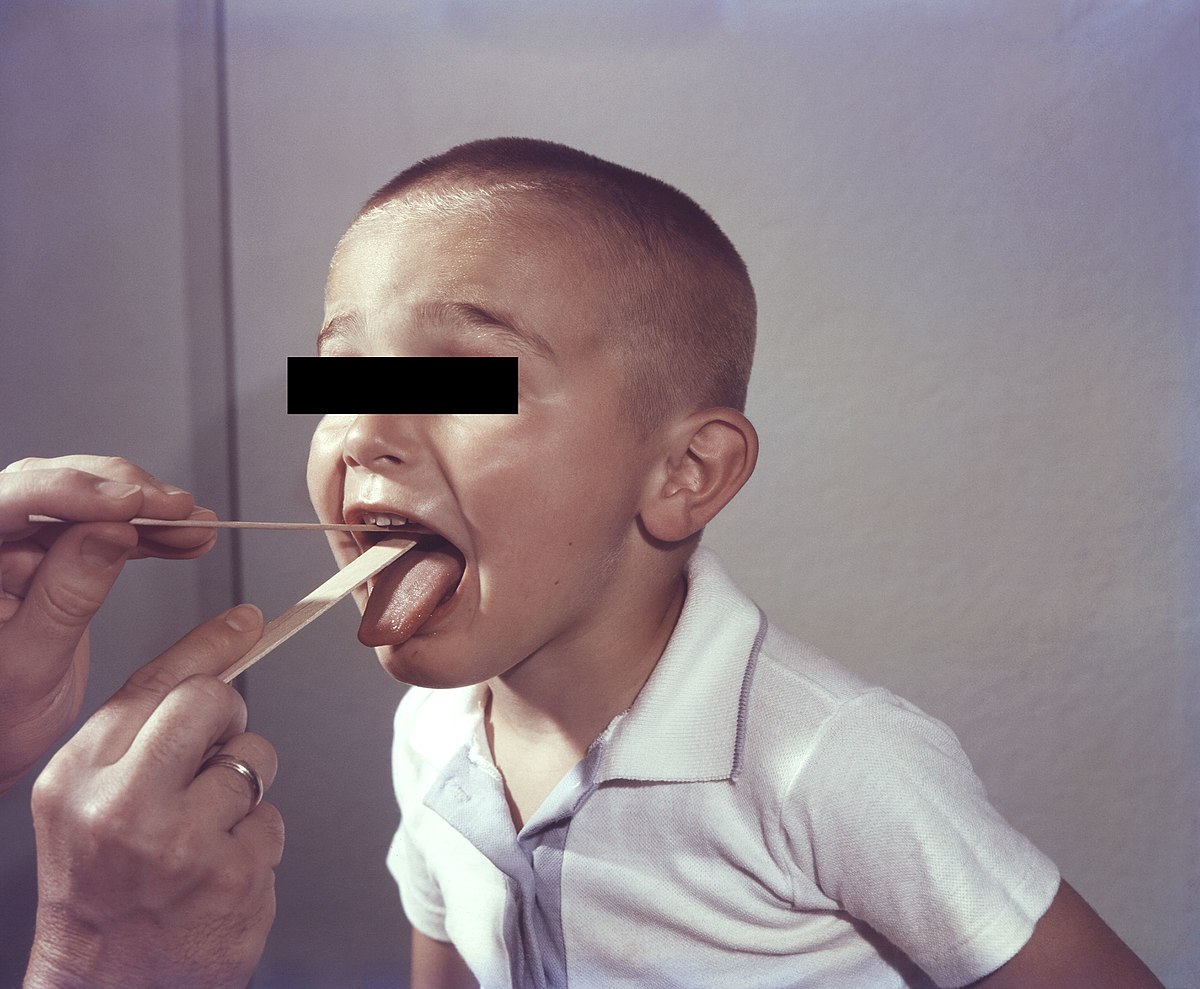
L'angine est une inflammation des amygdales ou de l'ensemble du pharynx d'origine infectieuse. Elle réalise classiquement un tableau clinique associant une fièvre, une gêne douloureuse de la gorge augmentée lors de la déglutition (odynophagie) et des modifications de l'aspect de l'oropharynx (rougeur diffuse de l'oropharynx, augmentation de volume des amygdales, présence d'un enduit blanchâtre, vésicules ...).
Parfois d'autres symptômes peuvent être associés tels que des signes respiratoires (écoulement nasal, toux, enrouement, gêne respiratoire), douleurs abdominales et éruption cutanée. Ces symptômes sont variables et dépendent de l'âge du patient et de l'agent infectieux en cause.
La présence d'adénopathies (augmentation de volume des ganglions lymphatiques) satellites cervicales, sensibles voire douloureuses, est fréquente.
Le diagnostic positif d'une angine dépend de la présence de ces signes et de ces symptômes. Il est posé par l'examen visuel de l'oropharynx, qui peut retrouver différents aspects possibles:
- une angine érythémateuse, dite « angine rouge », dans la grande majorité des cas : les amygdales et le pharynx sont congestifs (rouges).
- une angine érythémato-pultacée, dite « angine blanche », parfois : aspect congestif et présence d'un enduit blanchâtre, purulent, parfois abondant, recouvrant la surface des amygdales.
- une angine vésiculeuse plus rarement : présence de vésicules sur le pharynx et/ou les amygdales, toujours virale (herpangine et herpès).
- d'autres formes sont encore plus rares :
- une angine ulcéreuse évoque une angine de Vincent, rare, unilatérale, touchant l'adulte tabagique, potentiellement grave ;
- une angine pseudo-membraneuse évoque une mononucléose infectieuse ou une diphtérie.
Diagnostic étiologique
Une fois le diagnostic positif d'angine posé, il faut en déterminer la cause (l'étiologie) et notamment déterminer si l'angine est d'origine virale ou bactérienne. En effet, le traitement par antibiotique n'est indiqué que dans les seules angines bactériennes à SGA. Le diagnostic étiologique repose sur la clinique d'une part, et des examens complémentaires d'autre part.
Diagnostic clinique
La clinique permet d'orienter le diagnostic étiologique, mais ne permet pas, à elle seule, de déterminer de façon certaine si une angine est virale ou bactérienne. Aucun signe ni symptôme n'est spécifique d'une angine à SGA, qui peut être érythémateuse, érythémato-pultacée voire unilatérale érosive.
Les éléments cliniques suivants sont en faveur d'une origine virale :
- début progressif ;
- absence de fièvre ;
- odynophagie modérée ou absente ;
- présence d'une toux, d'un enrouement, d'un coryza, d'une conjonctivite, d'une diarrhée ;
- présence de vésicules ou d'une stomatite (herpangine ou gingivo-stomatite herpétique, syndrome pied-main-bouche).
Les éléments cliniques suivants sont en faveur d'une origine bactérienne (SGA) :
- caractère épidémique (hiver et début du printemps) chez des enfants entre 5 et 15 ans ;
- survenue brutale ;
- intensité de la douleur pharyngée et de l'odynophagie ;
- absence de toux, fièvre élevée
- érythème pharyngé intense, purpura du voile du palais, exsudat, adénopathie satellites sensibles ;
- douleurs abdominales ;
- rash scarlatiniforme.
- Scores cliniques
Devant les limites du diagnostic clinique, plusieurs auteurs ont tenté de valider des scores cliniques, afin d'orienter vers l'une ou l'autre étiologie, dans le but d'aider le praticien dans sa démarche diagnostique et thérapeutique. En 1981, Centor propose un score basé sur 4 items clinique : fièvre > 38 °C, présence d’exsudat, d’adénopathies cervicales douloureuses, absence de toux. Chaque item vaut un point, soit un score de 0 à 4. Chez l'adulte, la sensibilité maximale de ce test est faible : quand le score est à 4, c'est-à-dire que chaque item est présent, la probabilité de présenter une angine à SGA n'est que de 56%. En 1997-1998, Mac Isaac propose d'améliorer ce score, en ajoutant un item concernant l'âge du patient : +1 si âge < 15 ans et -1 si > 45 ans.
En France, l'Afssaps considère que la sensibilité de ces scores est insuffisante pour étayer une stratégie thérapeutique. Mais les patients avec un score de Mac Isaac inférieur à 2 ayant au maximum une probabilité d'infection à SGA de 5% (pour les score à 1), elle considère qu'on peut chez ces patients ne pas faire de « test de diagnostic rapide » (TDR) et ne pas prescrire d'antibiotique. Par contre un score supérieur ou égal à 2 doit faire réaliser un TDR systématiquement.
Diagnostic microbiologique
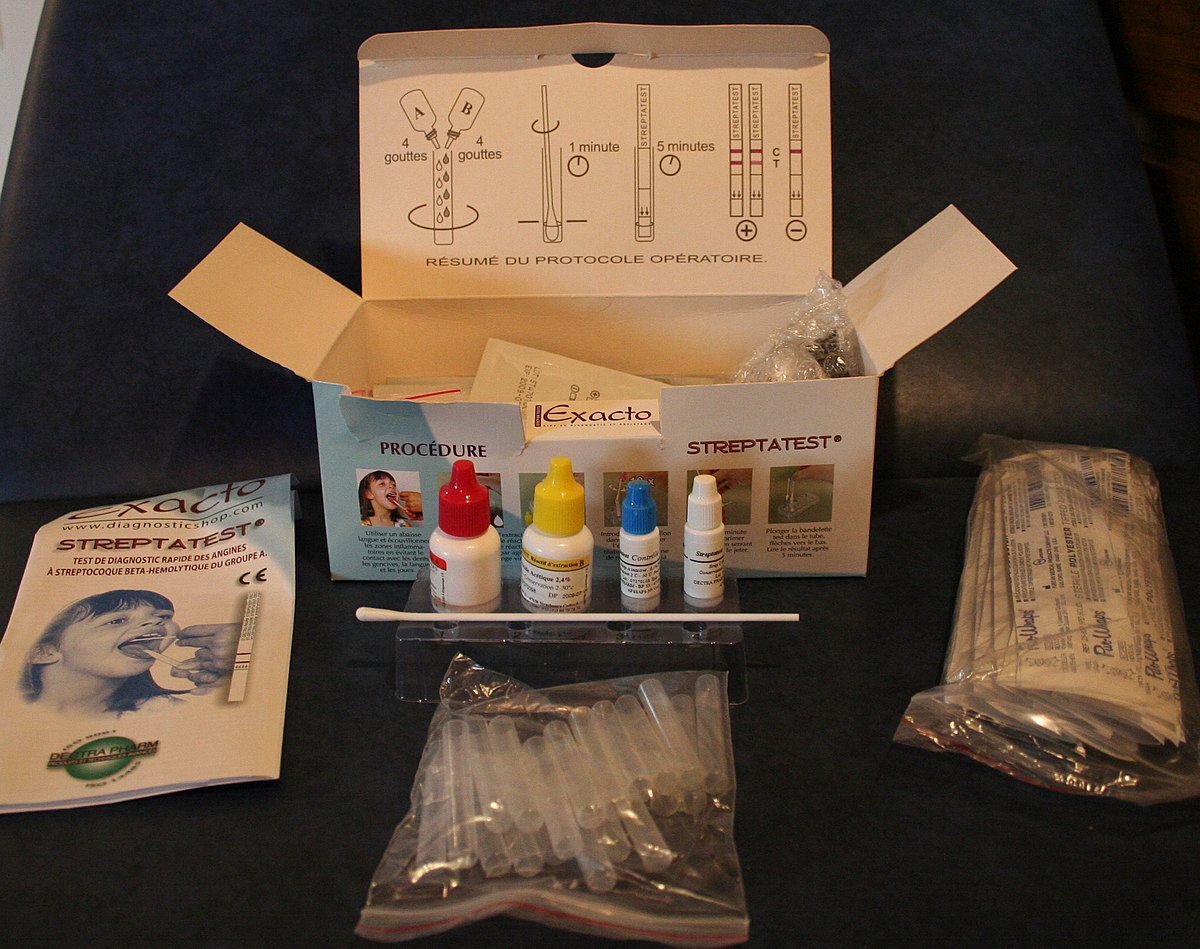
Il existe un test en "kit rapide" pour déterminer la nature virale ou bactérienne d'une angine, qui ne prend que cinq minutes, basée sur la détection de l'antigène microbien.
Le médecin généraliste frotte un écouvillon sur les amygdales de son patient et dépose l'écouvillonat sur une plaque en présence de la solution test. L'apparition d'une bande rose témoin dans les secondes qui suivent permet de confirmer le bon fonctionnement du test. La présence d'une deuxième bande rose révèlera la présence d'un germe dans la gorge. Ce germe peut cependant n'être pas responsable de l'angine (« porteurs sains » mais la négativité du test permet d'affirmer l'origine non bactérienne de l'angine. Malgré sa grande fiabilité et sa rapidité d'exécution, ces tests microbiologiques ne sont encore que trop peu utilisés par les médecins.
Le prélèvement bactériologique du fond de la gorge avec mise en culture donne des résultats plus tardifs et expose aux mêmes problèmes de faux positifs chez les porteurs sains : la présence d'un streptocoque bêta-hémolytique ne prouve pas qu'il aura toutes les conséquences possibles, graves, rencontrées dans certains cas, rares.
Les tests sérologiques (dosage des anticorps) ne permettent qu'un diagnostic rétrospectif car leur production est retardée par rapport à l'infection.